こんちわっす!
デイサービスで働いて約6年半。
様々な症例を見てきました。
脳梗塞
パーキンソン病
脊柱管狭窄症
などなど。
そんな中でも圧倒的に多かったのが
【大腿骨頚部骨折】
です!
こちらになります👇
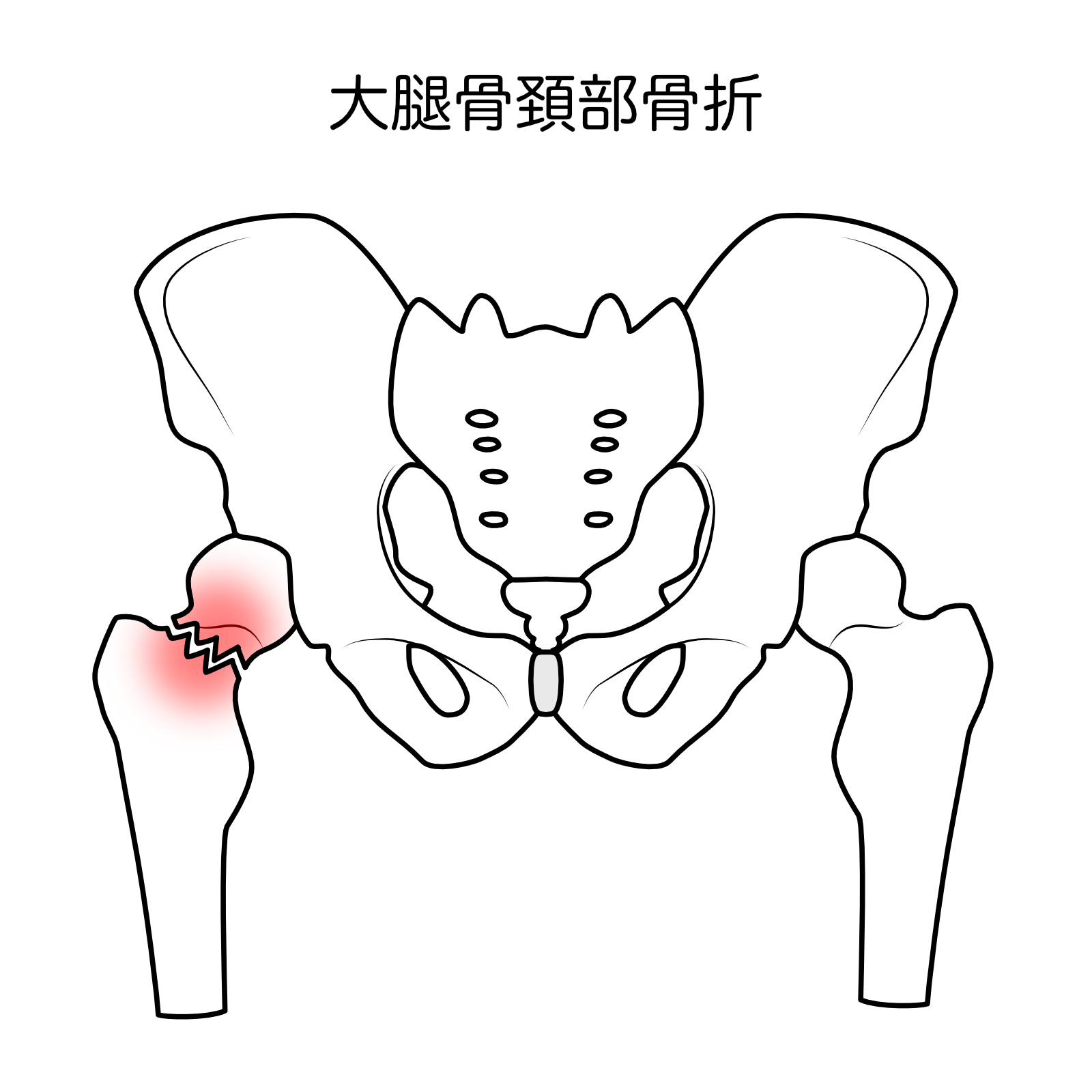
いわゆる、足の付け根(股関節)の骨折ってやつですね💥
高齢者が転倒して骨折する事が多いです。

2019年の厚生労働省のデータによると、骨折・転倒で要介護状態になった人の内の87.7%が大腿骨頚部骨折の影響を受けているそうや!

授業では習ったけど、臨床的にも本当に多い骨折なんだね!
それにしても87.7%は凄まじい数字・・・
今まで数えきれない程の症例を見てきました😨
今回はそんな 大腿骨頚部骨折 について解説していきたいと思います。
ちなみに「高齢者に起きやすい四大骨折」という物があり、大腿骨頚部骨折はこの中の一つです💡
① 大腿骨頚部骨折
② 胸腰椎圧迫骨折
③ 橈骨遠位端骨折(コーレス骨折)
④ 上腕骨外科頸骨折
この中でも圧倒的に多いのが 大腿骨頚部骨折 になります。
他にも3つの骨折がありますが、今回は大腿骨頚部骨折に絞ってお話をしていきたいと思います!

📒この記事を読んで分かる事
- 大腿骨頚部骨折の特徴
- 大腿骨頚部骨折が起きる原因
- 大腿骨頚部骨折における男女差
- 大腿骨頚部骨折の治療の実際
発生機序
骨折するシチュエーションとして一番多いのは
“転倒”
ほぼこれの一択ですね!

転倒した際に尻もちを衝き、強い衝撃が股関節に加わった時に発生しやすいのが特徴的です。
逆に転倒以外で負傷した例はあまり聞いた事がありません。
あっても特異な場合に限られ、殆どは転倒によるものです。
大腿骨頚部骨折が頻発する理由
では何故、転倒した際に大腿骨頚部骨折が起きやすいのか?
他の部分は骨折しないのか?
という部分について考えていきます!
自分なりの考察は次の通りです💡
① 解剖学的特徴
② 反射神経の鈍化
③ 骨粗鬆症
この3つが主な理由として考えられます。
順に解説していきます☝
① 解剖学的特徴
1つ目は「股関節の形態上の問題」です。
まずは大腿骨のイラストをご覧下さい👇
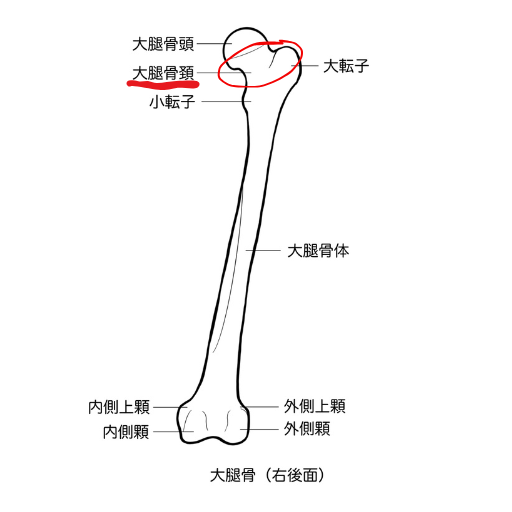
「大腿骨頚」と記されている部分があります。
この部分が大腿骨頚部骨折の際に骨折する箇所になります。
この部分だけやや細くなっているのが確認出来ますよね。
他の部位と比べて細い分
”力学的に脆弱であり外部からの衝撃をまともに受けてしまう”
という構造的な欠陥を持っています。
大腿骨に限らず、普通の人間の頭と首を想像してみて下さい。
転倒したり、交通事故に遭ったり、何らかの外力が加わった時に頭と首ではどちらに衝撃が強いですか?
「首」ですよね!
※直接頭を打った場合などを除きます
首がむち打ちになったり、重度になれば骨折する事もあり得ます。
大腿骨でも同じ現象が起きているんですね😨
② 反射神経の鈍化
2つ目は「反射神経の鈍化」です。
人間、歳を取るにつれて反射神経が鈍っていくものです。
高齢者になると反応速度は著しく低下します。
つまり、とっさの時に手や足が出なくて転倒しやすくなってしまうという事です。

特に手が出ずに転倒するケースは多い印象ですね。。
例え手が先に出たとしても、それはそれで肩や手首の骨折のリスクにはなるんですけどね・・・
大腿骨頚部骨折に限ってなら、先に手が出る方が発生リスクは抑えられる可能性はありますが。
どちらにしてもリスクはあるので注意が必要です。
③ 骨粗鬆症
3つ目は「骨粗鬆症」になります。
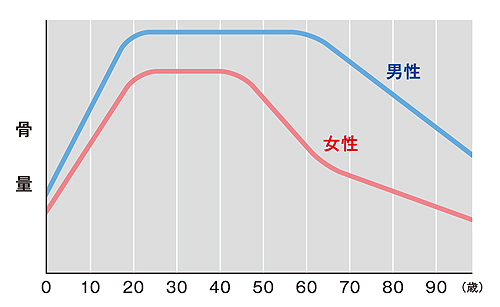
人間の骨密度は年齢を重ねるごとに低下していきます。
年齢や性差はありますが、特に40~50代を過ぎた頃から骨量の低下が目立つ様になってきます。
引用元:たてやま整形外科クリニック
骨量が低下すると【易骨折性】と言い、ちょっとした外力や衝撃などでも骨折しやすくなります。
- 急な立ち上がり動作
- 着座動作
- 寝返り
などでも骨折する場合があります。
僕が働いているデイサービスでも重度の骨粗鬆症の利用者さんがいらっしゃいます。
四大骨折で紹介した胸腰椎圧迫骨折の症例ではありますが
- 送迎時の車の振動
- 振り返り動作
- 昇降動作
などの日常動作でも骨折されるケースがありました。
かなりびっくりしましたね😲
また、骨粗鬆症は「性差」も重要なファクターになります。
詳しくは次項で説明していきたいと思います。
性差による発生比率
では、大腿骨頚部骨折の男女別の発生比率を見ていきましょう。
結論から言うと「圧倒的に女性の比率が高い」です。
「女性の発生比率は男性の約4倍」と言われています!

どうしてこんなに差がつくの??
理由を考察していきます。
女性の発生比率が高い理由

女性の発生比率が高い要因として挙げられるのが「女性ホルモンの影響 」です。
女性ホルモンの一種に 「エストロゲン」 というホルモンがあります。
- 骨密度の維持
- 生殖機能のコントロール
- 女性らしい体型を作る
- 脳への血流量を促進させる
- 血管の弾力性の維持
上記の様にエストロゲンには様々な作用があります。
この中の ”骨密度の維持” が先ほど挙げた骨粗鬆症に深く関わっています☝

女性ホルモンと骨密度に関係性ってあるの?
女性と男性には生殖機能に大きな違いがあります。
【月経と閉経】です。
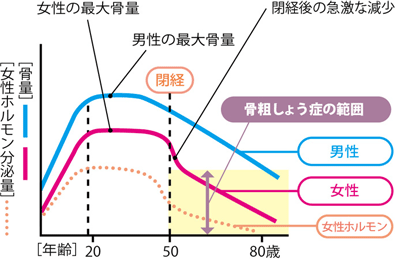
特に閉経が始まる40~50代以降はこのエストロゲンの分泌量が急激に低下します。
引用元:Re-Bone.jp
閉経を機にエストロゲン・骨量ともに減少している事が分かります。
※この表で言う「女性ホルモン」とはエストロゲンの事を指します。
グラフの曲線を見ても減少幅が大きい事が見て取れます。
一方、男性はどうでしょうか?
徐々に骨量の減少が見られますが、女性と比べると曲線が緩やかです。
これが「性差」と言われる決定的な違いになります!
その結果、下記の様な負のループに陥ってしまいます😨
エストロゲン分泌低下 ⇒ 骨密度低下 ⇒ 骨粗鬆症 ⇒ 転倒 ⇒ 骨折
骨量の他にも、女性は男性と比較すると筋力や心肺機能なども不足しがちです。
その分、転倒リスクも高くなり、大腿骨頚部骨折を発症しやすくなるという結論にも至ります。
また、骨量が低下すると自分の体重を支えられずに転倒が増えるといった側面もあります。
そもそもの転倒回数が多ければ、必然と骨折のリスクは跳ね上がるという訳ですm(__)m

男性ホルモンの減少でも骨粗鬆症が進行するというデータもあるで。
世間的には女性ホルモンによる影響の方が浸透している印象やな!

男の人にも起こる事はあるんだ!性別の違いって色々あるんだなぁ。
治療法
大腿骨頚部骨折の治療法には主に2種類あります。
① 手術
② 保存療法
が一般的な治療法になります。
治療法の違いやメリット・デメリットを合わせて見ていきましょう💡
① 手術
まず治療法の第一選択として「手術」を行う事が推奨されます。
推奨される理由は以下の通りです👇
- 血流循環が悪い部位である為、骨癒合に時間がかかる
- 寝たきりを防ぐ為
- 大腿骨頭の壊死を防ぐ為
大腿骨頚部は血液が集まりにくい部位です。
骨癒合までに時間を要する為、手術をして早期にリハビリを開始した方が良いと言う考え方が一般的です。
高齢者の場合は骨癒合を待っている間に
- 筋力や体力の低下
- 関節拘縮
- 認知機能の低下
- 褥瘡
などの様々な機能低下を起こす可能性があります。
これを【廃用性症候群】とも言います。
要するに 「寝たきり状態になってしまうかもしれない」 という懸念材料がつきまとう訳です。
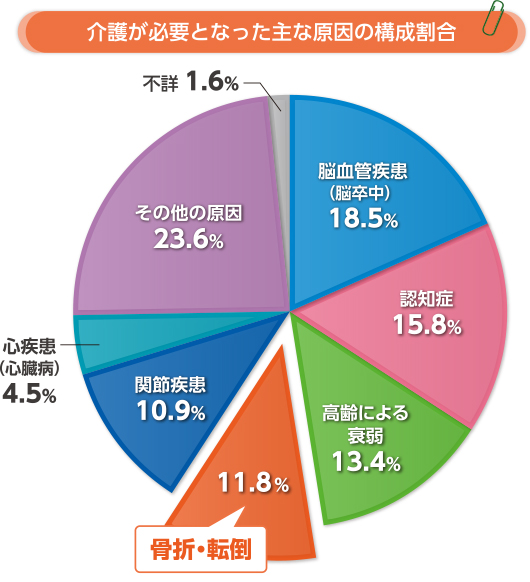
引用元:ORGANON
上記のデータによると、骨折・転倒が原因で要介護状態になった人の割合は約12%にも上ります。
それだけに、出来る限り長期臥床を避けるといった事が廃用性症候群を予防する上で重要な要素になります☝️
そういった理由から手術が優先的に選択されるようになっています。
手術を実施するメリットとデメリットです👇
- 骨折部の疼痛の軽減が図れる
- 大腿骨頭壊死を防げる
- 早期のリハビリが可能
- 感染症のリスクがある
- 人工骨頭の脱臼リスクがある
- 手術に耐えられる体力が必要
- 治療費用が高くなる
一長一短ありますね。
高齢者にとってはその後の日常生活や残存機能を左右する部分でもあるので、手術を優先するメリットは一理ありますね!(^^)!
② 保存療法
もう一つの方法が「保存療法」です。
「保存療法」=「手術をしない」という考え方です。
手術が優先的に選択される事からも、保存療法が適用される事は稀です。
保存療法が選択されるケースは限られています。
- 手術をすると持病が悪化する恐れなどがある場合
- 体力や残存機能が著しく低下している場合
- 手術をしなくても骨癒合が期待できる場合
- 患者の年齢が比較的若い場合
基本的には手術と逆の考え方です。
骨折部位や血流状態が良い場合などは保存療法を選択する場合もあります。
人間本来の治癒力を最大限に活かす方法ですね☺
治癒力を最大限に活かす方法はこちらから👇
保存療法のメリット・デメリットについても触れておきます。
- 手術による二次的なリスクが回避出来る
- 心身的な負担が少ない
- 治療費用が抑えられる
- 骨癒合に時間がかかる
- 廃用性症候群のリスクが高くなる
- 大腿骨頭壊死の危険性がある
- リハビリの開始時期が遅くなる
メリットとしては
手術をしなくても良い、お金があまりかからない、などの精神的な安定が図れる部分が特徴ですかね!
デメリットとしては
医療的なリスクが高いと言った所でしょうか。
手術・保存療法の比較をしてきましたが、症状には個人差があるのでどちらが良いかと言うのは一概には言えません。
- 年齢
- 性別
- 体力
- 既往歴
- 骨折状態
上記の要素を基にどちらの治療法を選択するのか、慎重に判断したい所ですね!
大腿骨頭壊死と大腿骨頭置換術
このパートでは 「大腿骨頭壊死」 と 「大腿骨頭置換術」 についてお話していきます。
先ほどからちょくちょく出てくる「大腿骨頭壊死」というワードについて。

そもそも大腿骨頭壊死って何なの?
同じ事を思った方も多いでしょう。
定義は次の様になります。
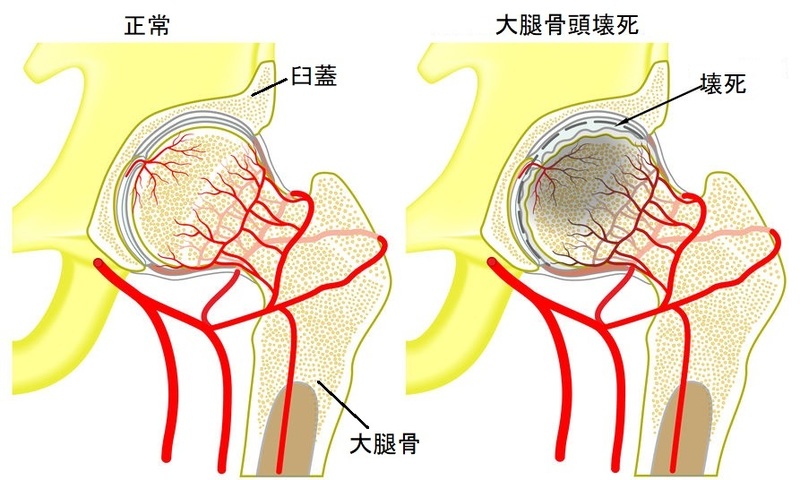
何らかの理由により大腿骨頭部への血流が阻害され、骨頭部が壊死してしまう事を指す。
※壊死・・・骨の一部が腐ってしまう事
図解は以下の様になります👇
引用元:長野整形外科クリニック

えー!?骨が腐るって超怖い。。
大腿骨頭壊死を起こす原因はいくつかあります。
- 大腿骨頚部骨折や股関節脱臼後の血流障害によるもの
- 大腿骨頭すべり症やペルテス病などの小児疾患の合併症
- 骨腫瘍
- 長期に渡るステロイド剤使用の副作用
- アルコールの過剰摂取
大腿骨頚部骨折の合併症として起こるケースが多く、骨折状態が悪い場合の発生率は約50%前後にもなると言われています。
放置すると
著しい関節変形、疼痛の増強、可動域制限などを引き起こし
日常生活上に重篤な支障を来たす可能性があります。
特に高齢者の場合、早期に治療を行わないと寝たきりや廃用性症候群に陥ってしまうリスクがかなり高いので迅速な判断が必要です。

将来の事を考えて、手遅れになる前に治療する必要があるんや!
そこで一番採用されている治療法が【人工骨頭置換術】になります。
大腿骨頭自体をまるごと人工骨頭に入れ替えてしまうという方法ですね!
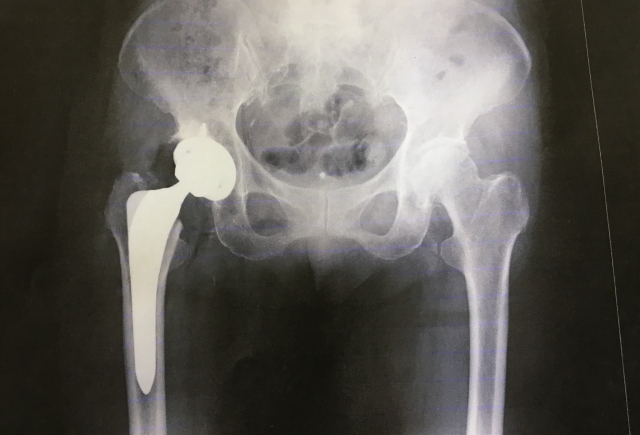
レントゲン写真で見ると上記の様になります👆
術後のリハビリは必要ですが、2~3ヵ月程度で元通りの生活が送れるようになります。 ※個人差はあります。
僕のデイサービスの利用者さんには、術後1ヵ月で在宅復帰したスーパーお婆ちゃんがいましたね(笑)
その利用者さんは今でも元気にデイサービスに通われています☺
適切な判断と治療で受傷前の状態に回復できる見込みは十分にあるので、しかるべき治療を受けて下さいね!

治療はやっぱり早いに越した事は無いね!善は急げって言うしね♪

大腿骨頭置換術の予後は良好と言われとる。早期の治療を受ける事が機能を回復させる上でのキーポイントになるで!
大腿骨頚部骨折にならない為に
今回は【大腿骨頚部骨折】について様々な角度からお話をしてきました。
高齢者に多い骨折である事は間違いないですが、若年者にも起こり得る骨折であり、割と身近な物だと思います。
骨折後の対処法を知るのも大事ですが、それ以上に骨折を未然に防ぐ事も重要です。
普段から
- 適度な運動
- 適切な栄養摂取
- 定期的な体のメンテナンス
などを心掛ける事が大切です。
体力や筋力の維持、骨粗鬆症や生活習慣病の予防なども鍵になります。
それでも万が一骨折してしまった場合は、医療機関で必要な治療を受けましょう。
病院などの医療機関は元より、
整形外科・整骨院・デイサービス
などの治療やリハビリが出来る施設もオススメです💡
整骨院の選び方はこちらから👇
デイサービスの概要はこちらから👇
今日はここまで!
ではまた♪